Ein Geburtstermin ist kein festes Datum, sondern eine Orientierung — ein Kompass für Schwangere, Ärztinnen und Hebammen. In diesem Artikel erkläre ich Schritt für Schritt, wie der voraussichtliche Entbindungstag bestimmt wird, welche Methoden es gibt und welche Unsicherheiten dazugehören.
Was versteht man unter dem Geburtstermin?
Der Geburtstermin bezeichnet den rechnerischen Tag, an dem eine Schwangerschaft nach durchschnittlicher Länge enden würde. Er basiert auf der Annahme einer 40-wöchigen Schwangerschaft gerechnet ab dem ersten Tag der letzten Regelblutung.
Wichtig ist zu wissen, dass nur etwa fünf Prozent der Babys genau an diesem Tag geboren werden. Für die Geburtsplanung und medizinische Maßnahmen dient der Termin als Referenz, nicht als Garantie.
Grundprinzip: Naegele-Regel
Die klassische Methode zur Bestimmung des Entbindungstermins heißt Naegele-Regel. Dabei addiert man zur ersten Tag der letzten Regelblutung (SSW 0) ein Jahr, zieht drei Monate ab und addiert sieben Tage.
Diese Regel setzt einen regelmäßigen Zyklus von 28 Tagen und einen Eisprung am 14. Zyklustag voraus. Bei unregelmäßigem Zyklus oder späterem Eisprung liefert sie deshalb nur eine grobe Schätzung.
Ein Rechenbeispiel zur Naegele-Regel
Angenommen, der erste Tag der letzten Periode war der 10. März 2025. Nach Naegele: Jahr +1 = 10. März 2026, minus 3 Monate = 10. Dezember 2025, plus 7 Tage = 17. Dezember 2025.
Dieser 17. Dezember ist dann der errechnete Entbindungstermin. Ärztinnen und Hebammen würden ihn als Orientierungspunkt nutzen, prüfen ihn aber später mithilfe von Ultraschall.
Ultraschall: die medizinisch genauere Methode
Vor allem im ersten Trimester liefert der Ultraschall präzisere Angaben als die Regelrechnung. Das Crown-Rump-Length-Maß (Scheitel-Steiß-Länge, SSL) zwischen etwa 7. und 13. SSW gilt als sehr zuverlässig zur Datierung.
Im zweiten Trimester werden Biometrieparameter wie biparietaler Durchmesser (BPD) und Femurlänge verwendet. Die Genauigkeit nimmt mit fortschreitender Schwangerschaft allerdings ab.
Genauigkeit der Ultraschalldatierung
Im ersten Trimester liegt die Datierungsgenauigkeit häufig bei ±5–7 Tagen. Im zweiten Trimester erweitert sich das Intervall auf etwa ±7–14 Tage, im dritten Trimester kann die Abweichung noch größer sein.
Deshalb ist ein früher Ultraschall, idealerweise in der 9.–12. Woche, bei unklarer Zykluslage oder Unsicherheit über den Zeitpunkt der Empfängnis besonders wertvoll.
Empfängnisdatum versus erster Tag der letzten Regel
Viele Menschen fragen sich, ob der Entbindungstermin nicht am besten vom tatsächlichen Zeugungszeitpunkt aus berechnet werden sollte. Theoretisch ja — praktisch aber oft schwierig, weil der genaue Tag der Befruchtung selten zweifelsfrei feststellbar ist.
Spermien sind mehrere Tage befruchtungsfähig, und die Eizelle überlebt nach dem Eisprung nur etwa 12–24 Stunden. Deshalb führt die Angabe eines einzelnen Zeugungsdatums meist zu einer Ungenauigkeit.
Auswirkungen unregelmäßiger Zyklen
Bei unregelmäßigen Zyklen funktioniert die Naegele-Regel oft nicht zuverlässig. Wechselnde Zykluslängen, lange oder kurze Lutealphasen und stressbedingte Schwankungen verschieben den Eisprung.
Für solche Fälle ist der frühe Ultraschall die bessere Grundlage, weil er das Entwicklungsstadium des Embryos direkt misst und so die individuelle Verschiebung ausgleicht.
Wie man die Zykluslänge berücksichtigt
Wenn der Zyklus regelmäßig, aber nicht 28 Tage lang ist, kann Naegele angepasst werden: Man addiert zur Standardformel die Differenz zwischen dem eigenen Zyklus und 28 Tagen. Das liefert einen näheren Richtwert.
Beispiel: Bei einem 35-Tage-Zyklus verschiebt sich der Berechnungstermin um +7 Tage gegenüber der Standardregel.
Ovulationstests und Zyklusbeobachtung
Ovulationstests, Basaltemperaturkurven oder die Beobachtung von Zervixschleim geben Hinweise auf den Eisprung und erlauben eine genauere Eingrenzung des Zeugungszeitraums. Diese Methoden sind besonders hilfreich bei Kinderwunsch und zur Erklärung eines genauen Konzeptszeitpunktes.
Für die medizinische Datierung sind sie jedoch weniger verbindlich als Ultraschallmessungen, zeigen aber, wie dynamisch sich der individuelle Zyklus verhalten kann.
Datierung nach assistierten Reproduktionsverfahren
Bei In-vitro-Fertilisation (IVF) oder ICSI ist der Zeitpunkt der Embryotransfertransplantation bekannt. Hier erfolgt die Schwangerschaftsdatierung eindeutig und die Geburtsterminberechnung stützt sich auf das Datum der Punktion beziehungsweise des Transfers.
Bei kryokonservierten Embryonen wird der Tag des Auftauens und Transfers als Ausgangspunkt genommen, sodass die medizinische Datierung klar und reproduzierbar ist.
Wenn die letzte Periode unbekannt ist
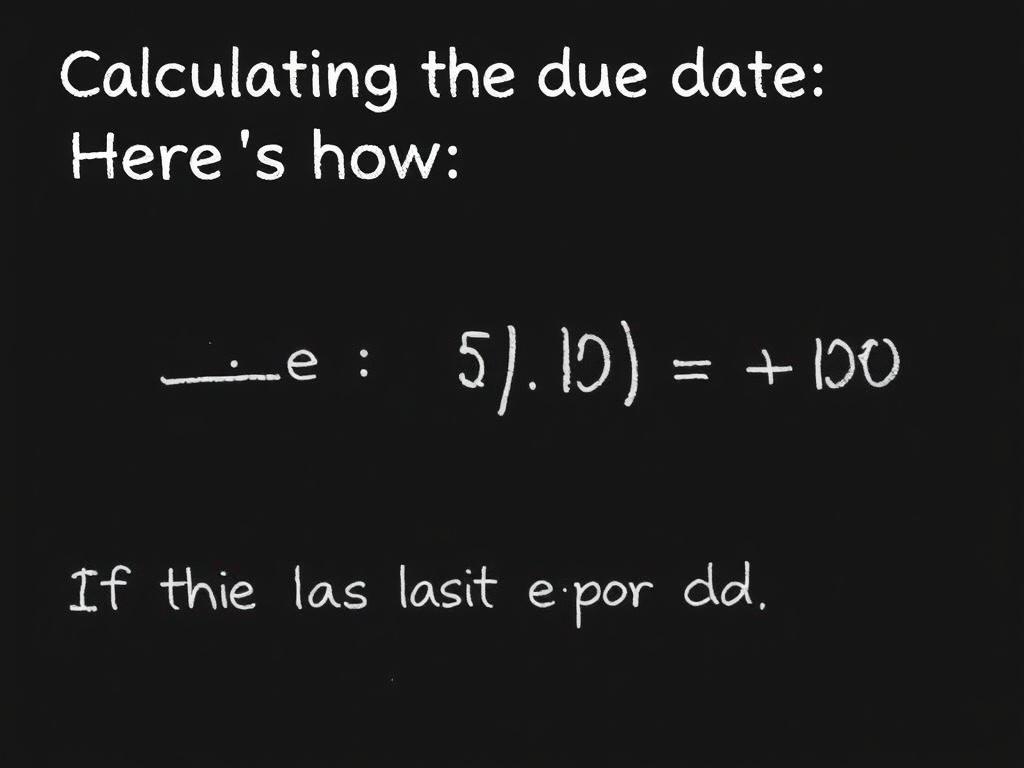
Manchmal ist die Patientin unsicher oder kann den ersten Tag der letzten Regel nicht mehr erinnern. In solchen Fällen ist der früheste zuverlässige Ultraschall die wichtigste Informationsquelle für die Datierung.
Dokumentierte Blutungen in der Frühschwangerschaft können die Interpretation erschweren; dann hilft die Kombination aus klinischer Beurteilung und wiederholten Messungen.
Berechnungstools und Apps: Nutzen und Grenzen
Es gibt zahlreiche Online-Rechner und Apps, die den ungefähren Geburtstermin angeben. Sie basieren meist auf der Naegele-Regel oder kombinieren LMP und Ultraschalldaten zu einer Empfehlung.
Apps bieten praktische Erinnerungen und Terminüberblicke, speichern aber personenbezogene Daten. Wer Datenschutz wichtig nimmt, sollte die AGB prüfen und lokale Alternativen oder die App der betreuenden Praxis bevorzugen.
Tipps zur Nutzung digitaler Hilfsmittel
Nutzen Sie Apps als organisatorisches Tool, nicht als alleinige medizinische Quelle. Speichern Sie zusätzlich die Ergebnisse Ihres Ultraschalls und den offiziell dokumentierten Termin in Ihrer Mutterpassakte.
Bei widersprüchlichen Angaben zwischen App und Praxis gilt immer die ärztliche Dokumentation als maßgeblich.
Was bedeutet „Geburtstermin“ klinisch?
In der Klinik dient der errechnete Termin als Richtwert für Vorsorgeuntersuchungen, Screeningtests und die Planung möglicher Interventionen. Er bestimmt etwa, wann man zum fetalen Screening oder zur Geburtsvorbereitung kommt.
Medizinisch relevant sind auch die Definitionen: Frühgeburt (<37+0 SSW), termingerecht (37+0 bis 41+6 SSW) und Übertragung (≥42+0 SSW). Diese Kategorien leiten Entscheidungen über Überwachung und mögliche Einleitung ein.
Induktion, Übertragung und Terminnähe
Einige Babys werden vor dem errechneten Termin geboren, andere danach. Eine Geburt nach 42+0 SSW gilt als Übertragung und führt meist zu engerer Überwachung und häufigerer Erwägung einer Geburtseinleitung.
Die Entscheidung zur Einleitung basiert nicht nur auf dem Datum, sondern auf dem Gesundheitszustand von Mutter und Kind, der Befunderhebung und individuellen Risiken.
Fehlgeburt, Ektopie und Sonderfälle
Wenn frühe Ultraschalluntersuchungen eine Abweichung wie eine fehlende Fruchthöhle oder extrauterine Schwangerschaft zeigen, muss die Datierung kritisch geprüft und die weitere Betreuung entsprechend angepasst werden. Solche Befunde sind medizinische Notfälle oder erforderliche Beobachtungsfälle.
In komplizierten Fällen ist interdisziplinäre Abstimmung wichtig, damit Datum, Prognose und Therapie auf soliden Grundlagen stehen.
Wie sich frühe Blutwerte einordnen lassen
HCG-Verlauf und Progesteronmessungen liefern Hinweise auf eine intakte Schwangerschaft, sind aber für die genaue Datierung weniger geeignet als Ultraschallmessungen. Sie helfen, die Vitalität und Entwicklung zu beurteilen.
Für die Ermittlung des Entbindungstermins sind sie ergänzend; bei Unsicherheit über das Gestationsalter verweisen Ärzte auf die Sonografie.
Unterschied zwischen Gestationsalter und Entwicklungsalter
In der Medizin unterscheidet man oft zwischen Gestationsalter (seit letzter Regel) und Embryonal- oder Entwicklungsalter (seit Befruchtung). Das Entwicklungsalter liegt schätzungsweise zwei Wochen hinter dem Gestationsalter bei einem üblichen 28-Tage-Zyklus.
Diese Unterscheidung ist praktisch, wenn der genaue Befruchtungszeitpunkt bekannt ist, zum Beispiel bei assistierter Reproduktion.
Praktisches Beispiel für die Umrechnung
Wer am 1. April seine letzte Periode hatte, wäre nach Naegele am 8. Januar des folgenden Jahres berechnet. Das Entwicklungsalter des Embryos läge zu diesem Zeitpunkt etwa zwei Wochen niedriger als die Gestationszeit.
Dieses Verständnis ist nützlich beim Lesen von Befunden und bei Gesprächen mit dem medizinischen Team.
Tabellarische Orientierung: typische Zeitfenster
| Bereich | Datum/Angabe | Typische Genauigkeit |
|---|---|---|
| Erster Ultraschall (CRL) | 7.–13. SSW | ±5–7 Tage |
| Zweiter Trimester (Biometrie) | 13.–24. SSW | ±7–14 Tage |
| Dritter Trimester | ab 24. SSW | größere Streuung |
Praktische Schritte zur eigenen Berechnung
Schritt 1: Notieren Sie den ersten Tag Ihrer letzten Menstruation, wenn möglich. Dieses Datum ist oft die Ausgangsbasis für die Berechnung durch die Praxis.
Schritt 2: Wenn Sie Ihren Eisprung verfolgt haben, notieren Sie den Tag. Er kann die Kalkulation verfeinern, ist aber nicht immer eindeutig.
Schritt 3: Lassen Sie in der Frühschwangerschaft einen Ultraschall machen und tragen Sie den dort berechneten Termin in Ihren Mutterpass ein. Dieser gilt medizinisch vorrangig.
Was Schwangere selbst tun können
0
Führen Sie eine klare Dokumentation: Datum der letzten Blutung, Ergebnisse von Ovulationstests, und Ultraschallbefunde. Das erleichtert die Kommunikation mit Hebamme und Ärztin deutlich.
Nutzen Sie auch Vorsorgehefte wie den Mutterpass, um alle Daten an einem Ort zu haben und Missverständnisse zu vermeiden.
Wann der Termin angepasst wird
Ein im ersten Trimester durchgeführter Ultraschall kann den initial berechneten Termin korrigieren. Solche Anpassungen sind üblich und kein Grund zur Besorgnis, sondern reduzieren schlicht die Unsicherheit.
Spätere Ultraschalluntersuchungen können Abweichungen zeigen, doch Korrekturen nach der 20. Woche erfolgen seltener und nur bei klaren Indikationen.
Besondere Situationen: Mehrlinge
Bei Zwillings- oder Mehrlingsschwangerschaften kann die Datierung komplexer sein, weil Embryonen unterschiedlich wachsen. Der Zeitpunkt des Transfers bei assistierter Reproduktion beeinflusst ebenfalls die Berechnung.
Hebammen und Spezialistinnen berücksichtigen diese Besonderheiten bei der Überwachung und bei der Planung des Geburtszeitraums.
Persönlicher Erfahrungsbericht
Als Autor erinnere ich mich an eine Freundin, deren Zyklus stark variierte. Der erste berechnete Termin wurde nach dem ersten Ultraschall um zehn Tage nach vorne korrigiert, was sie zunächst nervös machte.
Später stellte sich heraus, dass diese Korrektur sinnvoll war: Das Baby kam einige Tage vor dem revidierten Termin und war gesund. Die Erfahrung hat mir gezeigt, wie wichtig frühzeitige Sonografie ist.
Was bedeutet ein „Überraschungsbaby“ für die Berechnung?
Wenn Paaren der genaue Kinderwunschzeitraum oder der Zyklus unerwartet verändert wird, bleibt die Praxis dieselbe: Ein früher Ultraschall klärt das Gestationsalter am zuverlässigsten. Überraschungen ändern die biologische Realität, nicht die Berechnungsregeln.
Wichtig ist, auf flexible Planung zu setzen und medizinische Termine zur Datierung wahrzunehmen, statt sich auf ungeprüfte Erinnerungen zu verlassen.
Notwendige Untersuchungen für eine exakte Datierung
Die wichtigste Untersuchung ist der frühe Ultraschall, ergänzt durch körperliche Untersuchung und Anamnese. Laborwerte sind nützlich zur Absicherung, ersetzen die Sonografie aber nicht.
Eine lückenlose Dokumentation in der Schwangerenkarte sorgt dafür, dass alle Beteiligten denselben, aktualisierten Termin nutzen.
Was der Mutterpass enthält
Im Mutterpass wird der errechnete Entbindungstermin eingetragen und später bestätigt oder korrigiert. Zusätzliche Notizen zu Ultraschallbefunden, Risiken und relevanten Terminen machen den Pass zum zentralen Dokument.
Hebammen und Kliniken orientieren sich an diesen Eintragungen, daher ist deren Richtigkeit wichtig.
Kommunikation mit Hebamme und Ärztin
Wenn Sie eine abweichende Rechnung oder Unsicherheiten haben, sprechen Sie offen mit Ihrer Betreuerin. Fragen nach der Grundlage des Termins — LMP oder Ultraschall — sind völlig legitim und helfen, Missverständnisse zu vermeiden.
Eine gemeinsame Entscheidung über Tests und Planung stärkt Vertrauen und reduziert Stress in der Schwangerschaft.
Beispiel für nachfragende Formulierungen
Formulieren Sie klar: „Welches Datum wird hier als Entbindungstermin genommen und auf welcher Grundlage?“ Das ist sachlich und ermöglicht eine zielgerichtete Antwort.
Solche Nachfragen zeigen Engagement und sichern, dass Sie informiert bleiben — ein Vorteil für spätere Entscheidungen.
Wenn der Termin stark abweicht
Manchmal klaffen zwischen LMP-basierter und sonografischer Datierung mehrere Wochen. Dann orientiert sich die Betreuung meist an der Sonografie, weil sie das tatsächliche Entwicklungsstadium abbildet.
In extremen Fällen wird interdisziplinär geprüft, ob eine Fehlerquelle vorliegt, etwa hormonelle Auffälligkeiten oder dokumentierte Blutungen, die die Interpretation erschweren.
Vorsorge im dritten Trimester
Ab dem dritten Trimester liegt der Fokus weniger auf der genauen Datierung als auf dem Wohlbefinden von Mutter und Kind. Fetale Wachstumsverläufe, Blutdruck und Plazentafunktion stehen nun stärker im Mittelpunkt.
Dennoch bleibt der errechnete Termin Grundlage für die Logistik rund um Geburtseinleitung, Klinikwahl und organisatorische Vorbereitung.
Vorbereitung auf den Zeitraum um den Termin
Planen Sie flexible Zeitfenster für Arbeit, Kinderbetreuung und Wege zur Klinik ein. Viele Babys kommen innerhalb von zwei Wochen vor bis zwei Wochen nach dem errechneten Datum, und eine gute Organisation reduziert Stress.
Eine Checkliste mit Kliniktasche, Kontakttelefonen und Dokumenten hilft, Ruhe zu bewahren, wenn es dann losgeht.
Wann sollten Sie ärztlichen Rat suchen?
Suchen Sie sofort ärztlichen Rat, wenn starke Blutungen, heftige Schmerzen oder plötzliche Bewegungslosigkeit des Kindes auftreten. Auch bei Fieber oder verdächtigen Symptomen ist schnelle Abklärung nötig.
In der Nähe des errechneten Termins sind außerdem Wehen, Fruchtblasensprünge und regelhafte Kontraktionen Anlass, die geburtshilfliche Abteilung zu kontaktieren.
Rechte und organisatorische Dinge rund um den Termin
Viele Krankenversicherungen und Arbeitgeber verlangen die Dokumentation des geschätzten Geburtstermins für Mutterschutz und Planung. Der Eintrag im Mutterpass ist dabei die zentrale Quelle.
Informieren Sie Ihren Arbeitgeber rechtzeitig über Ihr errechnetes Datum, und klären Sie Urlaub oder Mutterschutzfristen, um Stress kurz vor der Geburt zu vermeiden.
Psychologische Aspekte der Terminfixierung
Ein fester Termin kann Vorfreude steigern, aber auch Druck erzeugen. Es hilft, sich bewusst zu machen, dass es sich um eine Schätzung handelt und Geburt biologisch variabel bleibt.
Entspannungs- und Geburtsvorbereitungskurse unterstützen dabei, mit der Ungewissheit umzugehen und das Geburtserlebnis positiv zu gestalten.
Häufige Missverständnisse
Viele verwechseln den errechneten Entbindungstermin mit einem garantierten Geburtsdatum. Ein weiterer Irrtum ist, dass man genau zwei Wochen nach dem Eisprung geboren werde; die Verteilung ist deutlich breiter.
Aufklärung und realistische Erwartungen sind deshalb wichtig, um Enttäuschungen zu vermeiden und eine gute Geburtsvorbereitung zu ermöglichen.
Zusammenfassung der wichtigsten Punkte

Die gängigste Ausgangsbasis ist der erste Tag der letzten Regel, klassische Formel: Naegele. Ein früher Ultraschall ist in der Regel die verlässlichste Methode zur Datierung.
Bei Unregelmäßigkeiten, assistierter Reproduktion oder Unsicherheit liefert die Sonografie Klarheit. Der errechnete Termin bleibt jedoch immer eine statistische Größe mit einer natürlichen Streuung.
Abschließende Hinweise zur Planung
Behandeln Sie den Entbindungstermin als Planungswerkzeug: Notwendig für Untersuchungen, aber flexibel genug, um Überraschungen zuzulassen. Bewahren Sie Dokumente und Befunde ordentlich auf und tauschen Sie sich regelmäßig mit Ihrem Betreuungsteam aus.
Mit realistischer Erwartung, guter Dokumentation und frühzeitiger Sonografie sind Sie bestmöglich vorbereitet — und können die letzten Wochen der Schwangerschaft bewusster genießen.


 Wenn der Test positiv ist: Schritte, die jetzt helfen
Wenn der Test positiv ist: Schritte, die jetzt helfen Die magische Bindung: Bonding mit dem Ungeborenen
Die magische Bindung: Bonding mit dem Ungeborenen Wie Sie den perfekten Vornamen für Ihr Kind finden
Wie Sie den perfekten Vornamen für Ihr Kind finden